viernes, 29 de mayo de 2015
Métodos de Diagnóstico del Alcoholismo.
CUESTIONARIO CAGE
Los cuestionarios de screening son mejores que los test de laboratorio para detectar
problemas con el alcohol en poblaciones no seleccionadas.
- El cuestionario CAGE fue originalmente desarrollado por Ewing y Rouse en 1968 para
detectar bebedores rutinarios.
Los primeros tres ítems del cuestionario CAGE son consistentes y complementarios con
los criterios de abuso y dependencia del DSM4
. Los datos de algún estudio sugieren que
estos tres ítems tienen las mismas propiedades que todo el cuestionario, a pesar del
punto de corte considerado.
- Según el número de respuestas afirmativas, en general se considera que cuanto mayor
es, mayor será también la dependencia. De este modo:
• 0-1 Bebedor social
• 2 Consumo de riesgo. Sensibilidad >85% y especificidad alrededor del 90%
para el diagnóstico de abuso/dependencia
• 3 Consumo perjudicial
• 4 Dependencia alcohólica
- El valor predictivo depende de la prevalencia de alcoholismo en la población en la que se
aplica. Por eso el cuestionario es especialmente útil en las situaciones en las que la
probabilidad de abuso es alta, como servicios de urgencias, clínicas de ETS y centros de
salud para estudiantes. Una respuesta positiva para al menos dos preguntas se ve en la
mayoría de los pacientes con alcoholismo, mientras que en las cuatro cuestiones se ve
en aproximadamente el 50%. En comparación, alrededor del 80% de los sujetos no alcohólicos tiene una respuesta negativa a las cuatro preguntas y ninguno responde de
forma afirmativa a más de dos cuestiones.
- Como inconveniente principal señalar que es relativamente insensible para detectar
consumos de alto riesgo en poblaciones como las mujeres, con más susceptibilidad para
el daño hepático pero que no han desarrollado los estigmas sociales ni psicológicos que
incluye el CAGE. Tampoco distingue entre consumo actual y pasado.
CUESTIONARIO AUDIT
El AUDIT fue desarrollado y evaluado a lo
largo de un período de dos décadas,
habiéndose demostrado que proporciona una
medida correcta del riesgo según el género, la
edad y las diferentes culturas

Puntuaciones entre 8 y 15 son las más
apropiadas para un simple consejo
enfocado en la reducción del consumo de
riesgo.
Puntuaciones entre 16 y 19 sugieren terapia
breve y un abordaje continuado.
Puntuaciones iguales o mayores a 20
claramente requieren una evaluación
diagnóstica más amplia de la dependencia
de alcohol.
Genética del alcoholismo
Recientemente, se ha propuesto una clasificación que contempla información respecto a dimensiones de la personalidad, neurobiología y genética, en la discriminación de dos subtipos de alcoholismo: tipo 1 y tipo 2.
CLASIFICACION DE LOS TIPOS DE ALCOHOLISMO SEGUN CLONINGER (1981, 1987)
Tipo 1
1.Ambos sexos.
2. Elevada dependencia psíquica
(formas recurrentes paroxísticas)
3. Aparición en mayores de 25 años.
4. Asociado a enfermedades psiquiátricas
especialmente ansiedad y depresión.
5. Personalidad pasivo-dependiente o ansiosa:
---elevada evitación de castigo
---elevada dependencia a la recompensa
---baja búsqueda de novedades.
El tipo 1, correspondería al segundo de los grupos descritos por Jellinek, está constituido por varones y mujeres en la misma proporción. Se caracteriza
por una elevada dependencia psíquica (formas recurrenciales paroxísticas), aparición
posterior a los 25 años y se halla asociado con una mayor probabilidad de
enfermedades psiquiátricas principales, incluyendo síndromes de ansiedad y
depresión. Este subtipo está asociado con la tríada de rasgos característicos de
individuos con personalidad pasiva-dependiente o "ansiosa" (elevada dependencia
de recompensa, elevada evitación de castigo y baja búsqueda de novedades).
Tipo 2
1. Predominio sexo masculino.
2. Heredable, con predominio de dependencia
física y tolerancia
(formas continuas no paroxísticas).
3. Aparición precoz (menores 25 años).
4. Asociado a trastorno antisocial de la
personalidad.
5. Personalidad antisocial:
-baja evitación de castigo
---escasa dependencia a la recompensa
---elevada búsqueda de novedades.
El tipo 2, que correspondería al primer grupo de Jellinek, comprende predominantemente
varones. Se trata de una forma de alcoholismo heredable donde
predomina la dependencia física y la tolerancia (formas continuas no paroxísticas).
Presenta una edad temprana de aparición y está asociado con una personalidad
antisocial (elevada búsqueda de novedades, baja evitación de castigo y escasa
dependencia de recompensa).

jueves, 28 de mayo de 2015
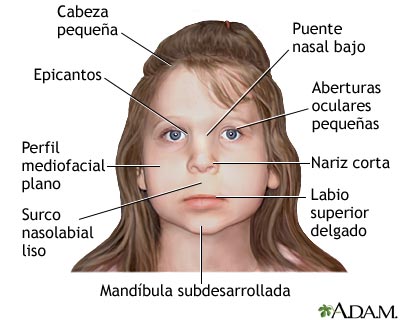
Síndrome alcohólico fetal
Se refiere a problemas físicos, mentales y de crecimiento que se pueden presentar en un bebé cuando la madre toma alcohol durante el embarazo.
Cuando una mujer embarazada toma alcohol, éste atraviesa fácilmente la placenta hacia el feto. Debido a esto, el consumo de alcohol le puede causar daño al desarrollo del bebé.
Durante el 1º trimestre de embarazo. puede producir anomalías morfológicas; en el 2º trimestre hay riesgo de abortos y a su vez durante el 3º trimestre disminuye el crecimiento y hay deficiencias funcionales.
Este sindrome se presenta entre un 14 a 15% de los hijos de las mujeres embarazadas.
Manifestaciones:
- Bajo peso al nacer
- Talla baja
- Frente asociada a microcefalia
- Alas de la nariz cortas
- Blefarofomosis
- Orejas con implantación baja
Factores:
Sistema nervioso
Conforme la concentración de alcohol comienza a aumentar en la sangre, se inicia
también un proceso de inhibición de las vías reguladoras subcorticales, lo que origina la
hiperexcitabilidad de las neuronas corticales y contribuye a los patrones de conducta
característicos de un individuo embriagado.


En concentraciones ligeramente más altas hay un deterioro de la función tanto mental como motora. Si el aumento continúa, la función cortical se deprime e induce somnolencia, pero en concentraciones aún más altas los efectos depresores se extienden al tallo cerebral y la médula espinal, lo que origina coma y potencialmente la muerte. Los efectos de dosis bajas de alcohol sobre los potenciales de acción en el cerebro suelen ser mínimos. Sin embargo, estudios realizados en alcohólicos que acudieron a un servicio de desintoxicación permitieron demostrar que mientras más alcohol se acumule en la sangre se comienzan a alterar los potenciales, empezando por los auditivos (Estruch ,2002). Asimismo, se ha podido observar una reducción de la actividad cerebral frente al consumo de una dosis de 0.5g de etanol/kg de peso. Esta alteración se produjo en áreas de todo el cerebro, sin embargo se ha determinado que la zona del córtex occipital es donde ocurre la mayor reducción de la actividad, mientras que aumenta en el córtex temporal izquierdo. Estos efectos son similares a los observados frente a dosis de fármacos tales como las benzodiacepinas, cumpliendo así una función de sedante (Estruch, 2002).





En concentraciones ligeramente más altas hay un deterioro de la función tanto mental como motora. Si el aumento continúa, la función cortical se deprime e induce somnolencia, pero en concentraciones aún más altas los efectos depresores se extienden al tallo cerebral y la médula espinal, lo que origina coma y potencialmente la muerte. Los efectos de dosis bajas de alcohol sobre los potenciales de acción en el cerebro suelen ser mínimos. Sin embargo, estudios realizados en alcohólicos que acudieron a un servicio de desintoxicación permitieron demostrar que mientras más alcohol se acumule en la sangre se comienzan a alterar los potenciales, empezando por los auditivos (Estruch ,2002). Asimismo, se ha podido observar una reducción de la actividad cerebral frente al consumo de una dosis de 0.5g de etanol/kg de peso. Esta alteración se produjo en áreas de todo el cerebro, sin embargo se ha determinado que la zona del córtex occipital es donde ocurre la mayor reducción de la actividad, mientras que aumenta en el córtex temporal izquierdo. Estos efectos son similares a los observados frente a dosis de fármacos tales como las benzodiacepinas, cumpliendo así una función de sedante (Estruch, 2002).

SINDROME DE ABSTINENCIA
El Síndrome de Abstinencia de alcohol afecta a las personas con consumo crónico de esta
sustancia, que lo disminuyen o suspendieron completamente. En estas personas, el
cerebro se ha acostumbrado a un nivel basal de alcohol que tiene un efecto depresor y,
cuando se reduce, el sistema nervioso central sufre una hiperexcitación, lo cual causa un
cuadro clínico característico: A: hiperactividad autonómica, temblor distal de las manos,
insomnio, náuseas o vómitos, alucinaciones visuales, táctiles o auditivas transitorias o
ilusiones, agitación psicomotora, ansiedad, crisis convulsivas. B: malestar clínicamente
significativo y deterioro de la actividad social laboral o de otras áreas importantes de la
vida.
Algunos pacientes alcohólicos no experimentan síntomas al suspender el consumo de
alcohol, mientras que otros tienen manifestaciones graves; se ha visto que la proporción
de los pacientes que desarrollan síntomas oscila entre 13 y 70%. La razón de la
variabilidad es que los pacientes tienen diferentes riesgos para los síntomas de
abstinencia. Estas diferencias resultan de factores como el patrón de uso de alcohol,
variaciones genéticas y mecanismos del sistema nervioso.

Los síntomas pueden aparecer tras horas de disminución o cese de ingesta de alcohol. Los
más comunes son: temblor, ansiedad de consumo, insomnio, sueños vívidos,
hipervigilancia, pérdida del apetito, náuseas, cefalea entre otros. Incluso sin tratamiento,
la mayoría de estas manifestaciones usualmente se resuelven en horas o días después de
su aparición. Las manifestaciones más graves incluyen alucinaciones, convulsiones y el
llamado delirium tremens, que se inicia de uno a cuatro días después de la última ingesta
de alcohol, tiene su pico máximo entre los días tres y cuatro, y afecta de 5 a 10% de los
pacientes hospitalizados por abstinencia alcohólica; se caracteriza por desorientación y
signos autonómicos resultantes de la activación de las neuronas responsables de la
respuesta corporal al estrés, como el temblor y la diaforesis. Estos signos incluyen
agitación grave, taquicardia, hipertensión y fiebre. En la mayoría de los casos, los signos y
síntomas asociados persisten de cinco a diez días y, en el 62% de los pacientes, se
resuelven en cinco días o menos. La mortalidad es de 5 a 15%, sea por complicaciones
metabólicas, cardiovasculares, trauma e infecciones (Oviedo & Arboleda, 2004).
Las alucinaciones se presentan uno a dos días después de disminuir o suspender el
consumo de alcohol. Durante este proceso, pueden ocurrir convulsiones en uno a dos
días desde el inicio de la abstinencia, incluso en ausencia de otros signos y síntomas. El
paciente usualmente experimenta sólo una convulsión generalizada que involucra
movimientos de las extremidades y pérdida de conciencia. Si ocurre otra convulsión
posterior, se da a las 6 u 8 horas por lo general.

Sistema cardiovascular
CARDIOMIOPATIA ALCOHOLICA
El consumo crónico y excesivo de alcohol (etanol) tiene un efecto deletéreo sobre el miocardio y da lugar a una miocardiopatía congestiva conocida como miocardiopatía alcohólica. Aunque el alcohol consumido a dosis bajas (20-40 g en los varones y 10-20 g en las mujeres) parece tener un efecto cardioprotector, consumido a dosis altas es, indudablemente, un tóxico para el miocardio. De este modo el consumo crónico de alcohol causa, inicialmente, una disfunción ventricular que puede ser sistólica y/o diastólica (miocardiopatía alcohólica subclínica) y puede inducir en un porcentaje más reducido de pacientes una miocardiopatía congestiva cuyas manifestaciones clínicas y funcionales son muy similares a la miocardiopatía dilatada idiopática (miocardiopatía alcohólica clínica).
A pesar de los numerosos estudios realizados, todavía no se conoce con exactitud la fisiopatología de las lesiones cardíacas inducidas por etanol. Los efectos específicos del alcohol sobre el corazón inicialmente se atribuyeron a cofactores asociados a su consumo. De este modo, la epidemia de miocardiopatía observada en Manchester (Inglaterra) en 1990 (más de 6.000 casos) se atribuyó a una contaminación de la cerveza con arsénico . La miocardiopatía alcohólica también se ha relacionado con episodios previos de miocarditis víricas, depósito de selenio, cobre y hierro, o déficit de zinc, magnesio y varias vitaminas. Así, durante muchos años se consideró que la miocardiopatía alcohólica era debida a un déficit de tiamina (vitamina B1) y se incluyó dentro de las manifestaciones del «beri-beri occidental» 4. No obstante, pronto se comprobó que los casos de miocardiopatía alcohólica cursaban con bajo gasto cardíaco, muchos pacientes no se hallaban desnutridos y ninguno respondía a un tratamiento con tiamina, por lo que se buscaron otras hipótesis alternativas. Actualmente se cree que la miocardiopatía alcohólica es debida a un efecto tóxico directo del etanol o alguno de sus metabolitos sobre el miocardio. Apoyarían esta hipótesis la estrecha correlación observada entre el consumo de alcohol y los principales parámetros de valoración de la miocardiopatía alcohólica como son la fracción de eyección y la masa ventricular izquierda 5, así como la mejoría observada en las manifestaciones clínicas y los parámetros hemodinámicos de los pacientes alcohólicos con miocardiopatía congestiva que se mantienen abstemios durante un período prolongado de tiempo.
El tratamiento de la miocardiopatía alcohólica es similar al de las otras causas de miocardiopatía congestiva. No obstante, el principal factor pronóstico es la capacidad de abstinencia alcohólica, junto al grado de disfunción cardíaca en el momento del diagnóstico. Algunos alcohólicos muestran una reversibilidad total, mientras que otros sólo presentan una reversibilidad parcial 1,15. En cambio, los pacientes que mantienen una ingesta enólica superior a 80 g al día muestran un deterioro progresivo de la función cardíaca hasta llegar a la muerte. La mortalidad en estos casos es del 50% a los 5 años.

El consumo crónico y excesivo de alcohol (etanol) tiene un efecto deletéreo sobre el miocardio y da lugar a una miocardiopatía congestiva conocida como miocardiopatía alcohólica. Aunque el alcohol consumido a dosis bajas (20-40 g en los varones y 10-20 g en las mujeres) parece tener un efecto cardioprotector, consumido a dosis altas es, indudablemente, un tóxico para el miocardio. De este modo el consumo crónico de alcohol causa, inicialmente, una disfunción ventricular que puede ser sistólica y/o diastólica (miocardiopatía alcohólica subclínica) y puede inducir en un porcentaje más reducido de pacientes una miocardiopatía congestiva cuyas manifestaciones clínicas y funcionales son muy similares a la miocardiopatía dilatada idiopática (miocardiopatía alcohólica clínica).
A pesar de los numerosos estudios realizados, todavía no se conoce con exactitud la fisiopatología de las lesiones cardíacas inducidas por etanol. Los efectos específicos del alcohol sobre el corazón inicialmente se atribuyeron a cofactores asociados a su consumo. De este modo, la epidemia de miocardiopatía observada en Manchester (Inglaterra) en 1990 (más de 6.000 casos) se atribuyó a una contaminación de la cerveza con arsénico . La miocardiopatía alcohólica también se ha relacionado con episodios previos de miocarditis víricas, depósito de selenio, cobre y hierro, o déficit de zinc, magnesio y varias vitaminas. Así, durante muchos años se consideró que la miocardiopatía alcohólica era debida a un déficit de tiamina (vitamina B1) y se incluyó dentro de las manifestaciones del «beri-beri occidental» 4. No obstante, pronto se comprobó que los casos de miocardiopatía alcohólica cursaban con bajo gasto cardíaco, muchos pacientes no se hallaban desnutridos y ninguno respondía a un tratamiento con tiamina, por lo que se buscaron otras hipótesis alternativas. Actualmente se cree que la miocardiopatía alcohólica es debida a un efecto tóxico directo del etanol o alguno de sus metabolitos sobre el miocardio. Apoyarían esta hipótesis la estrecha correlación observada entre el consumo de alcohol y los principales parámetros de valoración de la miocardiopatía alcohólica como son la fracción de eyección y la masa ventricular izquierda 5, así como la mejoría observada en las manifestaciones clínicas y los parámetros hemodinámicos de los pacientes alcohólicos con miocardiopatía congestiva que se mantienen abstemios durante un período prolongado de tiempo.
El tratamiento de la miocardiopatía alcohólica es similar al de las otras causas de miocardiopatía congestiva. No obstante, el principal factor pronóstico es la capacidad de abstinencia alcohólica, junto al grado de disfunción cardíaca en el momento del diagnóstico. Algunos alcohólicos muestran una reversibilidad total, mientras que otros sólo presentan una reversibilidad parcial 1,15. En cambio, los pacientes que mantienen una ingesta enólica superior a 80 g al día muestran un deterioro progresivo de la función cardíaca hasta llegar a la muerte. La mortalidad en estos casos es del 50% a los 5 años.

Efectos en Sistema Digestivo
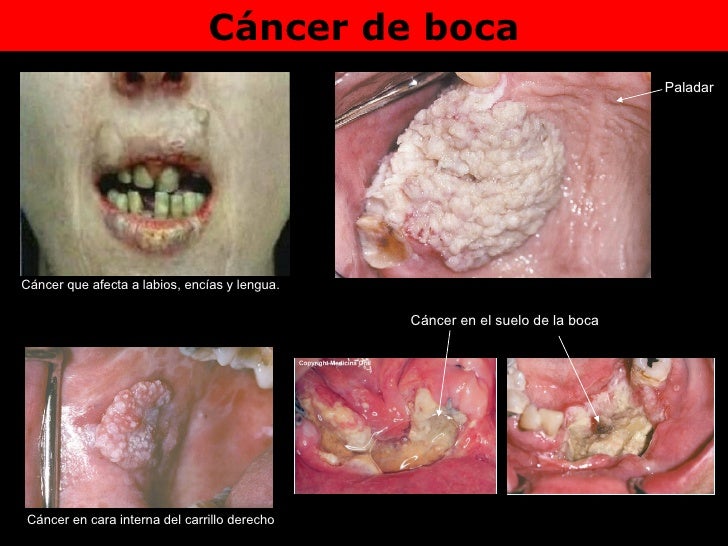
Boca
El alcohol irrita la mucosa predisponiendo a un cáncer de lengua; produce problemas dentales como la gengibitis y en procesos crónicos hay presencia de úlceras y escorbuto secundario a deficiencia de vitaminas.
Esófago
Si disminuye la presión del esfinter esofágico superior, produce neumonia por aspiración en alcoholicos crónicos.
Hay una disminución del reflejo tusígeo, hay pirosis, esofagitis, y presencia del sindrome del reflujo.
Estómago
Hay gastritis principalmente, el daño esta relacionado con la ingesta de alcohol. Se produce una inflamación de la mucosa la cual puede llevar a una hemorragia.
El paciente puede presentar sintomas como: dispepsia, dolor en epigastrio, náuseas y vómitos.
Intestino Delgado
Hay un aumento de la motilidad intestinal, lo cual prduce diarrea, hay una irritación de la mucosa. En alcoholicos crónicos hay una mala nutrición calórica y proteica.
Sistemas que daña... Linfohematico
En este sistema encontramos alteraciones en los
eritrocitos, provocando así distintas anemias...
ANEMIA MEGALOBLASTICA
Las anemias megaloblásticas son un
grupo de enfermedades que resultan
bien sea de la carencia de vitamina B12 (también
llamada Cobalamina), de Vitamina B9 (también
llamada ácido fólico)
o de una combinación de ambas.
Las principales y más frecuentes causas de anemias megaloblásticas son:
- Enfermedades del aparato
digestivo que provocan mal absorción (ej: consumo del alcohol)
- Deficiencia de ácido fólico
inducida por medicamentos, esta puede normalmente ser tratada con un
suplemento dietario.
Los síntomas varían dependiendo del factor que cause la anemia, en
general es frecuente ver:
- Pérdida del apetito
- Diarrea
- Parestesias (hormigueo)
y entumecimiento de manos y pies, vértigo,
irritabilidad
- Palidéz u otros cambios en
la coloración de la piel
- Cansancio, debilidad, fatiga
- Dolores de
cabeza
- Úlceras en
la boca y
en la lengua
ANEMIA POR DEFICIENCIA DE HIERRO
La anemia ferropénica ocurre cuando el cuerpo no
tiene suficiente cantidad hierro, el cual ayuda a producir glóbulos rojos.
El hierro es una parte importante de los glóbulos rojos. Sin este
elemento, la sangre no puede transportar oxígeno eficazmente. Su cuerpo
normalmente obtiene hierro a través de la alimentación y también reutiliza el
hierro de los glóbulos rojos viejos.
Usted presenta anemia por deficiencia de hierro cuando las reservas
corporales de éste bajan. Esto puede ocurrir debido a que:
·
Usted pierde más glóbulos sanguíneos
y hierro de lo que su cuerpo puede reponer.
·
Su cuerpo no hace un buen trabajo de
absorción del hierro.
·
Su cuerpo puede absorber el hierro,
pero usted no está consumiendo suficientes alimentos que contengan este
elemento.
·
Su cuerpo necesita más hierro de lo
normal (por ejemplo, si está embarazada o amamantando).
El sangrado puede causar pérdida de hierro. Las causas comunes de
sangrado son:
·
Periodos menstruales frecuentes,
prolongados o abundantes.
·
Cáncer de esófago, estómago o colon.
·
Várices esofágicas usualmente
por cirrosis.
·
Uso prolongado de ácido
acetilsalicílico (aspirin), ibuprofeno o medicamentos
para la artritis, lo cual puede causar sangrado gastrointestinal.
·
Úlcera péptica

ALTERACIONES LEUCOCITARIAS
Se describe leucopenia con neutropenia. Mecanismos implicados:
A) trastornos cuantitativos: efecto directo del alcohol sobre la maduración celular, déficit de acido fólico, hiperesplenismo
B) trastornos cualitativos: quimiotaxis, adherencia y actividad fagocítica disminuida, lo que impide la eliminación adecuada de las bacterias inhaladas al pulmón.
C) Reducción de las células T y disminución de la transformación de los linfocitos de ahí la alta incidencia de tuberculosis en estos pacientes.
ALTERACIONES DE LOS TROMBOCITOS
Se describe trombocitopenia. Mecanismos implicados: déficit de acido fólico, efecto directo del alcohol sobre los precursores de las plaquetas en la médula ósea de allí que es común observar trombocitosis a medida que el paciente se recupera de este efecto, hiperesplenismo. También se describe trombocitopatías, debido a una disminución de la agregación plaquetaria con prolongación del tiempo de sangría, disminución de la liberación de tromboxano A2 de las plaquetas, anomalías que se normalizan 1-3 semanas de suspendido la ingesta alcohólica.
Lo que pasa en tu cuerpo...
Cuando se consume una bebida alcohólica, ésta pasa a lo largo del esófago, atraviesa el estómago y entra al intestino delgado. Aunque una pequeña cantidad de alcohol pasa al torrente sanguíneo a través de la mucosa del estómago, la mayor parte del alcohol pasa a la circulación sanguínea a través de las paredes del intestino delgado. El alcohol, debido a su bajo peso molecular (46), no requiere de un proceso de digestión y es absorbido directamente en su estado original a través de la pared del intestino delgado y de la mucosa estomacal.
La absorción a la sangre es rápida, entrando en el riego sanguíneo en tan solo 5 minutos y alcanzando las máximas concentraciones en sangre en un tiempo estimado de 30 a 90 minutos.
DISTRIBUCIÓN
El alcohol, una vez absorbido (la mayor parte por las paredes del intestino delgado) viaja a través de la sangre por todo el organismo, difundiéndose fácilmente hacia las células de los distintos órganos y tejidos, donde el alcohol es absorbido en proporción a su contenido de agua.
También la cantidad de alcohol que pasa a las células y , por ende, su efecto en el organismo depende de su concentración en la sangre o alcoholemia (gramos de alcohol puro por litro de sangre circulante).
El alcohol se distribuye con facilidad hacia el Sistema Nervioso Central, donde ejerce un efecto depresor de sus funciones, lo que llamamos Intoxicación Alcohólica (borrachera).
METABOLIZACIÓN
La metabolización es un proceso de transformación, mediante cambios bioquímicos, de las sustancias ingeridas en otros compuestos asimilables por nuestro organismo.
Uno de estos procesos de transformación es la oxidación. A través de la oxidación, alrededor del 90% del alcohol absorbido es metabolizado en el hígado, gracias a la acción de enzimas (ADH) y co-factores (NAD, NADH), que lo transforman en compuestos asimilables como agua (H2O) o anhídrido carbónico (CO2) entre otros.
ELIMINACIÓN
El 10% del alcohol restante es eliminación directamente, sin transformación, a través del aire espirado y la orina.
Cantidades pequeñas son excretadas también por la transpiración (piel), las lágrimas y la leche materna.
El hecho de que le alcohol sea eliminado de esta manera ha permitido desarrollar métodos que posibilitan su detección en el aire aspirado, la orina y las lágrimas, y así poder estimar de manera bastante aproximada el nivel de alcoholemia.
factores que te llevan a beber
Existen una serie de factores de riesgo que influyen para que una
persona desarrolle una adicción
al alcohol. Los más importantes son:
La herencia
Los estudios indican que las personas que han vivido con un
familiar alcohólico tienen más probabilidades de desarrollar ellos mismos esta
adicción. Aunque hasta ahora este dato se apoyaba en las teorías de
aprendizaje/educación los últimos estudios parecen apuntar más a la hipótesis
genética, que sostiene que la presencia de ciertos genes aumentaría la
predisposición de un individuo a desarrollar conductas adictivas como el
alcoholismo.
Los factores psicológicos
Las emociones negativas como la ansiedad,
la tristeza, la soledad, la baja
autoestima o la ira muchas veces se encuentran en el origen y
mantenimiento de esta enfermedad, ya que el paciente utiliza el
alcohol para huir de ellas. El consumo de alcohol proporciona al paciente una
sensación placentera que debería conseguir realizando actividades de su agrado
como leer un libro o ver una película, disfrutar de la compañía de familiares y
amigos, practicar su afición favorita… En el otro extremo están aquellas
personas que emplean el alcohol con frecuencia para acompañar las emociones
positivas (como celebraciones, reuniones con amigos, salir de fiesta,
etcétera). La tolerancia social ante el consumo excesivo de alcohol en estas
situaciones refuerza estos comportamientos inadecuados y, a la larga, el
“bebedor ocasional” corre un riesgo importante de convertirse en un alcohólico.

Las relaciones
sociales y el consumo de alcohol
Las malas relaciones con la pareja o la familia, los problemas
económicos, la presión de los amigos para que beba, etcétera, pueden actuar
también como precipitantes o mantenedores de la dependencia alcohólica. En este
sentido, algunas personas también comienzan su patrón de consumo para superar
los problemas que tienen al relacionarse con los demás, como la timidez o
la falta de habilidades sociales (por ejemplo, beben para desinhibirse o para
sentirse más simpáticos a la hora de conocer a una persona o integrarse en un
nuevo grupo), así como para enfrentarse a alguien a quien no saben cómo
expresar algo que les molesta.

Graduación y contenido de alcohol de una bebida
Para conocer el contenido de alcohol de una bebida se utiliza:
gramos de etanol= (Gº x ml x 0.80) / 100
Gº: graduación alcohólica de la bebida
ml: cantidad de bebida consumida
c/gr de alcohol : 7 kcal
Cerveza -------------------------- 100 ml ---------------------- 4.4 g de etanol
gramos de etanol= (Gº x ml x 0.80) / 100
Gº: graduación alcohólica de la bebida
ml: cantidad de bebida consumida
c/gr de alcohol : 7 kcal
- Whisky --------------------------- 100 ml ----------------------- 3.4
- Jerez --------------------------- 100 ml ---------------------- 17g
- Licores --------------------------- 100 ml ----------------------- 25 g
- Sidra ------------------------------ 100 ml ---------------------- 3.6 g
- Vino ------------------------------ 100 ml ----------------------- 9.6 g
Clasificación de Jellinek
Alcoholismo alfa
Trastorno intermitente, con episodios de embriaguez severa y perturbaciones en el comportamiento. Problemas sociales, apetencias por bebidas destiladas, ingiere gran cantidad en poco tiempo, hay altas concentraciones sanguíneas.
La tolerancia es baja, la dependencia es psicológica y el consumo se debe a aliviar situaciones de angustia. No hay Síndrome de abstinencia, ni perdida del control.
Alcoholismo beta
Supone ala habito de beber socialmente en exceso pero sin que se observe dependencia psicológica de alcohol.
Alcoholismo gama
Aquella especie de alcoholismo: presenta tolerancia tisular progresiva, adaptación del metabolismo celular. Signos de abstinencia, hay falta de control, dependcia fisica, deterioro social y laboral.
Alcoholismo delta
No puede pasar un dia sin ingerir alcohol, aparecen signos de abatimiento
Alcoholismo epsilón
Fases infrecuentes de borracheras cortas intercaladas con los periodos de completa abstinencia.
Fase crónica
En las ultimas fases hay depresiones agudas, comportamiento maniaco, depresión, desesperanza, impulsos suicidas.
Desarrollo de enfermedad
Experimenta enfermedades hepáticas (cirrosis alcohólica), otros trastornos como la polineuropatía, cardiopatía, pancreatitits, hipertensión, taquicardia, lesiones del SNC, anemia.
Al interrumpir la ingesta produce Sindrome de abstinencia.

Fase crítica
Produce la adicción real, hay una dependencia física evidente y se pierde el control sobre la bebida. se ve afectado el entorno laboral, familiar y social.
Aumenta la agresividad, el individuo es capaz de arriesgar todo por seguir bebiendo
La embriaguez prolongada marca el fin de esta etapa.
Aumenta la agresividad, el individuo es capaz de arriesgar todo por seguir bebiendo
La embriaguez prolongada marca el fin de esta etapa.
Fase prodrómica
Comienza con una perdida pasajera de la consciencia, un breve periodo de amnesia, durante o después de un borrachera.
- Pérdida de la consciencia
- Beber a hurtadillas
- Creciente preocupación por la bebida
- Sentimiento de culpa, negación como mecanismo de defensa
- El enfermo despierta sin saber como llego a casa
- Toma de consciencia de la dependencia alcohólica
- Periodos de ebriedad
- Duración de meses hasta 4 ó 5 años
- Bebe mas que lo demás pero no se embriaga
- Hay posibilidad de recuperación (abstinencia total)
Prevención...
La prevención del alcoholismo debe iniciarse en la adolescencia o incluso antes. La recomendación es no beber nada de alcohol antes de la edad adulta. Para fomentar la abstención alcohólica es fundamental la actitud de la familia del menor; así, hay padres que no quieren que sus hijos beban pero consumen bebidas alcohólicas con frecuencia en presencia de sus hijos, o hacen comentarios sobre “cuánto bebían de jóvenes”. Esta conducta pro-alcohol puede hacer que el joven considere que el consumo de alcohol es algo normal y deseable en algunas ocasiones (por ejemplo cuando se está con amigos).
En segundo lugar, es preciso informar al adolescente sobre las consecuencias reales del alcohol. Afortunadamente cada vez son más los jóvenes que conocen los efectos del alcohol y las graves consecuencias que puede tener sobre su salud y su calidad de vida, pero si no se acompaña de medidas efectivas de prevención, la información no es suficiente.
Por eso, un tercer pilar fundamental para evitar la adicción, será dotar al adolescente de las estrategias necesarias paraeliminar los factores de riesgo que le pueden inducir a consumir alcohol, como mejorar su autoestima y sus habilidades sociales. En este sentido, será fundamental también ayudar al joven a soportar la presión del grupo y mostrarle formas alternativas de diversión. En esta línea, la FAD (Prevención de Ayuda Contra la Drogadicción) ha desarrollado un programa de prevención del alcoholismo desde el ámbito familiar. Sus objetivos son desarrollar una visión adecuada del uso y abuso del alcohol, y proporcionar estrategias de intervención que ayuden a los padres a prevenir el consumo de alcohol en el ámbito familiar.

Fase pre-alcoholica
Uso del alcohol como alivio o para relajarse y enfrentarse a las tensiones y al estrés de la vida diaria. El alivio lleva al individuo a una ingesta progresiva y con esto a la tolerancia, por lo tanto la persona necesita beber mayo cantidad y con mayor frecuencia para conseguir los mismo efectos.
El individuo esta expuesto a tensiones sociales, laborales o familiares, tiene un fácil acceso al alcohol, puede haber un a presión social que genera la ingesta de alcohol y puede tener trastornos de personalidad.
Palimpsesto alcohólico (laguna mental) al aparecer marca el fin de esta etapa, comienza la prodrómica.
Historia Natural del Alcoholismo
Según la teoría de las fases, todos los alcohólicos pasan por idénticas etapas. La diferencia entre cada uno es la evolución. El modelo de Jellinek consta de 4 fases:
Periodo prepatogénico
¿Cómo es el metabolismo el alcohol en tu cuerpo?
El etanol se metaboliza fundamentalmente
por oxidación, transformándose en acetaldehido.
VIA ADH
En las situaciones de consumo oral, las más habituales, este proceso acontece principalmente en el hígado y se halla fundamentalmente mediado por la enzima alcohol deshidrogenasa (ADH) (alcohol: NAD-oxidorreductasa, EC 1.1.1.1) (Petersen et al., 1983). Esta enzima cataliza la conversión reversible de los alcoholes a sus correspondientes aldehidos y cetonas utilizando NAD (Nicotinamida-Adenina-Dinucleótido) como cofactor: Alcohol + NAD = Aldehido (Cetona) + NADH + H+ Existen también otros dos sistemas enzimáticos hepáticos que posibilitan esta misma reacción y que adquieren relevancia ante niveles muy elevados de alcohol o alguna deficiencia en el sistema principal. Estos dos sistemas son el llamado sistema microsomal oxidativo del etanol (MEOS) y el mediado por el complejo catalasa-peróxido de hidrógeno (Compuesto I). En un segundo paso el acetaldehido producido es metabolizado a acetato principalmente por la aldehido deshidrogenasa hepática (ALDH; EC 1.2.1.3).
Asimismo, existen indicios claros de la existencia de un metabolismo oxidativo extrahepático del etanol en diferentes órganos corporales tales como el corazón, el estómago (Salmela et al., 1996), los riñones (DeMaster et al., 1986) y el cerebro (Cohen et al., 1980). Este metabolismo está mediado por uno o más de los sistemas enzimáticos localizados en el hígado, aunque la predominancia entre ellos en cada tejido está aún en fase de estudio, así como lo está también, la significación funcional de dicho metabolismo. No obstante, el acetaldehido no es el único metabolito que puede formarse después del consumo de etanol. Además del metabolismo oxidativo del etanol se ha descrito un metabolismo no oxidativo que da lugar a la formación de esteres etílicos de los ácidos grasos (Goodman y Deyking, 1963; Mogelson y Lange 1984).

OTRAS VIAS...
MEOS (P450 CYP2E1) Como ya se ha señalado en apartados anteriores, el enzima ADH no es el único sistema capaz de metabolizar etanol en el hígado. Éste, al ser un enzima de baja Km, se satura fácilmente. Parece, por ello, que en situaciones de consumo elevado o de ingestión crónica, otros dos sistemas enzimáticos deben ser activados para que tenga lugar la eliminación hepática del etanol. Uno de ellos es el MEOS (sistema microsomal de oxidación del etanol), localizado en el retículo endoplasmático de las células. Este sistema enzimático es miembro de la familia de los citocromos microsomales P450, y la denominación actual más extendida para este sistema es P450 CYP2E1, que corresponde a la proteína purificada. Es un enzima que presenta un alta Km (8-10 mmol/l), si se compara con la ADH . El citocromo 2E1 puede ser inducido por la administración crónica de alcohol en hígado (Lieber y DeCarli, 1968; 1970) y otros tejidos (Roberts et al., 1994; Upadhya et al., 2000); aunque se ha demostrado también su inducción con un tratamiento agudo de etanol (Koop, 1992). Esta inducción está asociada con una oxidación del alcohol en todos estos tejidos (Koop, 1992), y de este modo, parece estar ligada a la síntesis de acetaldehido. El 2E1 es, asimismo, inducido por otros compuestos tales como la acetona, isoniazida, imidazol, pirazol, 4-metilpirazol, algunos de los cuales también son sustratos para el enzima, y por tanto, metabolizados por él. La función fisiológica del P450 2E1 está relacionada con la obtención de glucosa via metabolismo, en situaciones en las que estos niveles son bajos y los lípidos son la fuente energética fundamental (Song y Cederbaum, 1996). Sin embargo, su inducción puede llevar a hepatotoxicidad, debido a que muchos tóxicos potenciales requieren del metabolismo microsomal para ejercer sus efectos deletéreos sobre la célula. El mecanismo por el cual el etanol induce este enzima sigue siendo, por el momento, una cuestión no totalmente resuelta. Los datos experimentales avalan una inducción postranscripcional mediante la estabilización de la proteína, al ser abolida la fase rápida de degradación de ésta (Roberts et al., 1994; Hu et al., 1995).

CATALASA La catalasa (H2 O2 : H2 O2 oxidorreductasa, EC 1.11.1.6; CAT) es un enzima tetramérico con un grupo hemo en cada subunidad. El gen de la catalasa humana ha sido localizado en el cromosoma 11 (Goth y Pay, 1996). Se encuentra en todos los organismos aeróbicos y todo indica que su función es degradar rápidamente peróxido de hidrógeno. La catalasa es uno de los más activos catalizadores producidos por la naturaleza. Es única entre las enzimas que degradan H2 O2 porque lo hace de una manera muy eficiente energéticamente por ello se ha propuesto como sistema regulador de la homeostasis de peróxido de hidrógeno en la célula. Dependiendo de la concentración de peró- xido, ejerce una función dual. A bajas concentraciones actúa peroxidáticamente de modo que una variedad de donores de hidrógeno, como el etanol, el metanol o el ácido ascórbico, pueden ser oxidados. A altas concentraciones de substrato, la catalasa descompone el peróxido de hidrógeno rápidamente sirviéndose de una reacción catalática en la cual el H2 O2 actúa tanto como aceptor, como donor de moléculas de hidrógeno (Berkaloff et al., 1988). Las pruebas espectrofotométricas y cinéticas sugieren que la catalasa utiliza un mecanismo de dos pasos en la reacción peroxidática y en la catalática. En el primer paso el hierro del grupo hemo de la catalasa interacciona con el peróxido de hidrógeno para formar peróxido de hidrógeno rico en hierro. CAT-Fe-OH + H2 O2 = CAT-Fe-OOH + H2 O Este peróxido de hierro intermediario (CATFe-OOH) es denominado Compuesto I, puede ser detectado in vitro e in vivo. A bajas concentraciones de H2 O2 , el compuesto I puede ser reducido peroxidáticamente por donores de hidrógeno como el etanol. CAT-Fe-OOH + C2 H5 OH = CAT-Fe-OH + H2 O+ CH3 CHO Etanol Acetaldehido
VIA ADH
En las situaciones de consumo oral, las más habituales, este proceso acontece principalmente en el hígado y se halla fundamentalmente mediado por la enzima alcohol deshidrogenasa (ADH) (alcohol: NAD-oxidorreductasa, EC 1.1.1.1) (Petersen et al., 1983). Esta enzima cataliza la conversión reversible de los alcoholes a sus correspondientes aldehidos y cetonas utilizando NAD (Nicotinamida-Adenina-Dinucleótido) como cofactor: Alcohol + NAD = Aldehido (Cetona) + NADH + H+ Existen también otros dos sistemas enzimáticos hepáticos que posibilitan esta misma reacción y que adquieren relevancia ante niveles muy elevados de alcohol o alguna deficiencia en el sistema principal. Estos dos sistemas son el llamado sistema microsomal oxidativo del etanol (MEOS) y el mediado por el complejo catalasa-peróxido de hidrógeno (Compuesto I). En un segundo paso el acetaldehido producido es metabolizado a acetato principalmente por la aldehido deshidrogenasa hepática (ALDH; EC 1.2.1.3).
Asimismo, existen indicios claros de la existencia de un metabolismo oxidativo extrahepático del etanol en diferentes órganos corporales tales como el corazón, el estómago (Salmela et al., 1996), los riñones (DeMaster et al., 1986) y el cerebro (Cohen et al., 1980). Este metabolismo está mediado por uno o más de los sistemas enzimáticos localizados en el hígado, aunque la predominancia entre ellos en cada tejido está aún en fase de estudio, así como lo está también, la significación funcional de dicho metabolismo. No obstante, el acetaldehido no es el único metabolito que puede formarse después del consumo de etanol. Además del metabolismo oxidativo del etanol se ha descrito un metabolismo no oxidativo que da lugar a la formación de esteres etílicos de los ácidos grasos (Goodman y Deyking, 1963; Mogelson y Lange 1984).

OTRAS VIAS...
MEOS (P450 CYP2E1) Como ya se ha señalado en apartados anteriores, el enzima ADH no es el único sistema capaz de metabolizar etanol en el hígado. Éste, al ser un enzima de baja Km, se satura fácilmente. Parece, por ello, que en situaciones de consumo elevado o de ingestión crónica, otros dos sistemas enzimáticos deben ser activados para que tenga lugar la eliminación hepática del etanol. Uno de ellos es el MEOS (sistema microsomal de oxidación del etanol), localizado en el retículo endoplasmático de las células. Este sistema enzimático es miembro de la familia de los citocromos microsomales P450, y la denominación actual más extendida para este sistema es P450 CYP2E1, que corresponde a la proteína purificada. Es un enzima que presenta un alta Km (8-10 mmol/l), si se compara con la ADH . El citocromo 2E1 puede ser inducido por la administración crónica de alcohol en hígado (Lieber y DeCarli, 1968; 1970) y otros tejidos (Roberts et al., 1994; Upadhya et al., 2000); aunque se ha demostrado también su inducción con un tratamiento agudo de etanol (Koop, 1992). Esta inducción está asociada con una oxidación del alcohol en todos estos tejidos (Koop, 1992), y de este modo, parece estar ligada a la síntesis de acetaldehido. El 2E1 es, asimismo, inducido por otros compuestos tales como la acetona, isoniazida, imidazol, pirazol, 4-metilpirazol, algunos de los cuales también son sustratos para el enzima, y por tanto, metabolizados por él. La función fisiológica del P450 2E1 está relacionada con la obtención de glucosa via metabolismo, en situaciones en las que estos niveles son bajos y los lípidos son la fuente energética fundamental (Song y Cederbaum, 1996). Sin embargo, su inducción puede llevar a hepatotoxicidad, debido a que muchos tóxicos potenciales requieren del metabolismo microsomal para ejercer sus efectos deletéreos sobre la célula. El mecanismo por el cual el etanol induce este enzima sigue siendo, por el momento, una cuestión no totalmente resuelta. Los datos experimentales avalan una inducción postranscripcional mediante la estabilización de la proteína, al ser abolida la fase rápida de degradación de ésta (Roberts et al., 1994; Hu et al., 1995).

CATALASA La catalasa (H2 O2 : H2 O2 oxidorreductasa, EC 1.11.1.6; CAT) es un enzima tetramérico con un grupo hemo en cada subunidad. El gen de la catalasa humana ha sido localizado en el cromosoma 11 (Goth y Pay, 1996). Se encuentra en todos los organismos aeróbicos y todo indica que su función es degradar rápidamente peróxido de hidrógeno. La catalasa es uno de los más activos catalizadores producidos por la naturaleza. Es única entre las enzimas que degradan H2 O2 porque lo hace de una manera muy eficiente energéticamente por ello se ha propuesto como sistema regulador de la homeostasis de peróxido de hidrógeno en la célula. Dependiendo de la concentración de peró- xido, ejerce una función dual. A bajas concentraciones actúa peroxidáticamente de modo que una variedad de donores de hidrógeno, como el etanol, el metanol o el ácido ascórbico, pueden ser oxidados. A altas concentraciones de substrato, la catalasa descompone el peróxido de hidrógeno rápidamente sirviéndose de una reacción catalática en la cual el H2 O2 actúa tanto como aceptor, como donor de moléculas de hidrógeno (Berkaloff et al., 1988). Las pruebas espectrofotométricas y cinéticas sugieren que la catalasa utiliza un mecanismo de dos pasos en la reacción peroxidática y en la catalática. En el primer paso el hierro del grupo hemo de la catalasa interacciona con el peróxido de hidrógeno para formar peróxido de hidrógeno rico en hierro. CAT-Fe-OH + H2 O2 = CAT-Fe-OOH + H2 O Este peróxido de hierro intermediario (CATFe-OOH) es denominado Compuesto I, puede ser detectado in vitro e in vivo. A bajas concentraciones de H2 O2 , el compuesto I puede ser reducido peroxidáticamente por donores de hidrógeno como el etanol. CAT-Fe-OOH + C2 H5 OH = CAT-Fe-OH + H2 O+ CH3 CHO Etanol Acetaldehido
¿Qué nos dice la OMS? (indicadores generales)
Indicadores generales.
- Cada año se producen 3,3 millones de muertes en el mundo debido al consumo nocivo de alcohol, lo que representa un 5,9% de todas las defunciones.
- El uso nocivo de alcohol es un factor causal en más de 200 enfermedades y trastornos.
- En general, el 5,1% de la carga mundial de morbilidad y lesiones es atribuible al consumo de alcohol, calculado en términos de la esperanza de vida ajustada en función de la discapacidad (EVAD).
- El consumo de alcohol provoca defunción y discapacidad a una edad relativamente temprana. En el grupo etario de 20 a 39 años, un 25% de las defunciones son atribuibles al consumo de alcohol.
- Existe una relación causal entre el consumo nocivo de alcohol y una serie de trastornos mentales y comportamentales, además de las enfermedades no transmisibles y los traumatismos.
- Recientemente se han determinado relaciones causales entre el consumo nocivo y la incidencia de enfermedades infecciosas tales como la tuberculosis y el VIH/sida.
- Más allá de las consecuencias sanitarias, el consumo nocivo de alcohol provoca pérdidas sociales y económicas importantes, tanto para las personas como para la sociedad

Patrón de consumo
Bebedor poco frecuente
Consumió alcohol en el ultimo año y nunca tomó 5 copas o mas en una sola ocasión.
Bebedor moderado bajo
Consumió alcohol en el ultimo mes y no tomo 5 copas o más en una sola ocasión.
Bebedor moderado alto
Consumió alcohol en el ultimo mes y bebió 5 copas o más.
Bebedor frecuente bajo
Toma de una a cuatro copas por lo menos una vez a la semana, nunca toma 5 copas o mas en una sola ocasión.
Bebedor frecuente alto
Toma alcohol por lo menos una vez a la semana y cuando toma de 5 copas o mas por ocasion lo hace cuando mucho de una a tres veces por mes.
Bebedor consuetudinario
Toma diariamente y por lo menos una vez a la semana se toma 5 copas o mas en una sola ocasión.
Terminología!
 Tolerancia
Tolerancia
Necesidad de aumentar la cantidad de alcohol para conseguir el efecto deseado.
Dependencia
Patrón de beber de forma habitual en periodos prolongados, hay necesidad. Se produce el deseo poderosos de consumir alcohol.
Abstinencia
Síntomas que se presentan al suprimir la sustancia a la cual el cuerpo se ha acostumbrado; estos síntomas pueden ser: temblores, sudoración, ansiedad, irritabilidad, fatiga. Al consumir de nuevo la sustancia los síntomas desaparecen.
 Intoxicación
Intoxicación
La persona consume mas alcohol del que su cuerpo puede manejar.
Adicción
Según la OMS una adicción es:
Enfermedad física y psicoemocional que crea una dependencia o necesidad hacia una sustancia, actividad o relación. Conjunto de signos y síntomas que involucran factores biológicos, genéticos, psicológicos y sociales.Niveles de adicción
Experimentación: la persona consume la droga, posteriormente decide si continúa o decide terminar con el consumo.
Uso: el compromiso con la droga es bajo, el consumo es esporadicamente. No hay deterioro laboral, social o familiar. No hay periodos de intoxicación.
Abuso: El uso de la sustancia es frecuente, hay deterioro laboral, familiar y social. El estado de ánimo es cambiante.
Adicción: La relación laboral, familiar y social se rompe. Se crea una dependencia y hay compromiso orgánico. Se desarrollan conductas de riesgo.
Uso: el compromiso con la droga es bajo, el consumo es esporadicamente. No hay deterioro laboral, social o familiar. No hay periodos de intoxicación.
Abuso: El uso de la sustancia es frecuente, hay deterioro laboral, familiar y social. El estado de ánimo es cambiante.
Adicción: La relación laboral, familiar y social se rompe. Se crea una dependencia y hay compromiso orgánico. Se desarrollan conductas de riesgo.
Alcoholismo definición
¿Qué es el alcoholismo?
Es un trastorno crónico de la conducta que se manifiesta por una fuerte necesidad de ingerir alcohol, de forma que existe una dependencia física y psíquica del mismo. Esta enfermedad se manifiesta por:
El alcohol es la droga legal de mayor consumo y con el mayor numero de adictos
El alcohol etílico o etanol se obtiene de la fermentación o destilación de jugos de frutas, granos y vegetales. Cuando se concentra en la sangre por consumo excesivo, el alcohol altera el estado de conciencia (produce embriaguez ).El consumo de alcohol esta muy arraigado en prácticamente todas las culturas desde tiempos muy remotos, por lo que se le acepta socialmente. Por ello se ha percibido la necesidad de regularlo para evitar daños mayores.
Suscribirse a:
Entradas (Atom)