Alcoholismo
viernes, 29 de mayo de 2015
Métodos de Diagnóstico del Alcoholismo.
CUESTIONARIO CAGE
Los cuestionarios de screening son mejores que los test de laboratorio para detectar
problemas con el alcohol en poblaciones no seleccionadas.
- El cuestionario CAGE fue originalmente desarrollado por Ewing y Rouse en 1968 para
detectar bebedores rutinarios.
Los primeros tres ítems del cuestionario CAGE son consistentes y complementarios con
los criterios de abuso y dependencia del DSM4
. Los datos de algún estudio sugieren que
estos tres ítems tienen las mismas propiedades que todo el cuestionario, a pesar del
punto de corte considerado.
- Según el número de respuestas afirmativas, en general se considera que cuanto mayor
es, mayor será también la dependencia. De este modo:
• 0-1 Bebedor social
• 2 Consumo de riesgo. Sensibilidad >85% y especificidad alrededor del 90%
para el diagnóstico de abuso/dependencia
• 3 Consumo perjudicial
• 4 Dependencia alcohólica
- El valor predictivo depende de la prevalencia de alcoholismo en la población en la que se
aplica. Por eso el cuestionario es especialmente útil en las situaciones en las que la
probabilidad de abuso es alta, como servicios de urgencias, clínicas de ETS y centros de
salud para estudiantes. Una respuesta positiva para al menos dos preguntas se ve en la
mayoría de los pacientes con alcoholismo, mientras que en las cuatro cuestiones se ve
en aproximadamente el 50%. En comparación, alrededor del 80% de los sujetos no alcohólicos tiene una respuesta negativa a las cuatro preguntas y ninguno responde de
forma afirmativa a más de dos cuestiones.
- Como inconveniente principal señalar que es relativamente insensible para detectar
consumos de alto riesgo en poblaciones como las mujeres, con más susceptibilidad para
el daño hepático pero que no han desarrollado los estigmas sociales ni psicológicos que
incluye el CAGE. Tampoco distingue entre consumo actual y pasado.
CUESTIONARIO AUDIT
El AUDIT fue desarrollado y evaluado a lo
largo de un período de dos décadas,
habiéndose demostrado que proporciona una
medida correcta del riesgo según el género, la
edad y las diferentes culturas

Puntuaciones entre 8 y 15 son las más
apropiadas para un simple consejo
enfocado en la reducción del consumo de
riesgo.
Puntuaciones entre 16 y 19 sugieren terapia
breve y un abordaje continuado.
Puntuaciones iguales o mayores a 20
claramente requieren una evaluación
diagnóstica más amplia de la dependencia
de alcohol.
Genética del alcoholismo
Recientemente, se ha propuesto una clasificación que contempla información respecto a dimensiones de la personalidad, neurobiología y genética, en la discriminación de dos subtipos de alcoholismo: tipo 1 y tipo 2.
CLASIFICACION DE LOS TIPOS DE ALCOHOLISMO SEGUN CLONINGER (1981, 1987)
Tipo 1
1.Ambos sexos.
2. Elevada dependencia psíquica
(formas recurrentes paroxísticas)
3. Aparición en mayores de 25 años.
4. Asociado a enfermedades psiquiátricas
especialmente ansiedad y depresión.
5. Personalidad pasivo-dependiente o ansiosa:
---elevada evitación de castigo
---elevada dependencia a la recompensa
---baja búsqueda de novedades.
El tipo 1, correspondería al segundo de los grupos descritos por Jellinek, está constituido por varones y mujeres en la misma proporción. Se caracteriza
por una elevada dependencia psíquica (formas recurrenciales paroxísticas), aparición
posterior a los 25 años y se halla asociado con una mayor probabilidad de
enfermedades psiquiátricas principales, incluyendo síndromes de ansiedad y
depresión. Este subtipo está asociado con la tríada de rasgos característicos de
individuos con personalidad pasiva-dependiente o "ansiosa" (elevada dependencia
de recompensa, elevada evitación de castigo y baja búsqueda de novedades).
Tipo 2
1. Predominio sexo masculino.
2. Heredable, con predominio de dependencia
física y tolerancia
(formas continuas no paroxísticas).
3. Aparición precoz (menores 25 años).
4. Asociado a trastorno antisocial de la
personalidad.
5. Personalidad antisocial:
-baja evitación de castigo
---escasa dependencia a la recompensa
---elevada búsqueda de novedades.
El tipo 2, que correspondería al primer grupo de Jellinek, comprende predominantemente
varones. Se trata de una forma de alcoholismo heredable donde
predomina la dependencia física y la tolerancia (formas continuas no paroxísticas).
Presenta una edad temprana de aparición y está asociado con una personalidad
antisocial (elevada búsqueda de novedades, baja evitación de castigo y escasa
dependencia de recompensa).

jueves, 28 de mayo de 2015
Síndrome alcohólico fetal
Se refiere a problemas físicos, mentales y de crecimiento que se pueden presentar en un bebé cuando la madre toma alcohol durante el embarazo.
Cuando una mujer embarazada toma alcohol, éste atraviesa fácilmente la placenta hacia el feto. Debido a esto, el consumo de alcohol le puede causar daño al desarrollo del bebé.
Durante el 1º trimestre de embarazo. puede producir anomalías morfológicas; en el 2º trimestre hay riesgo de abortos y a su vez durante el 3º trimestre disminuye el crecimiento y hay deficiencias funcionales.
Este sindrome se presenta entre un 14 a 15% de los hijos de las mujeres embarazadas.
Manifestaciones:
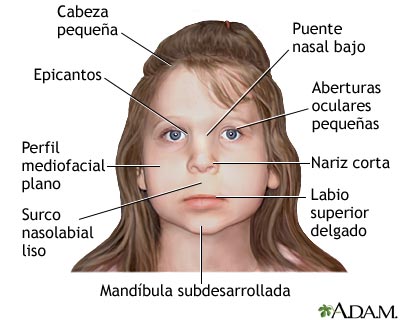
- Bajo peso al nacer
- Talla baja
- Frente asociada a microcefalia
- Alas de la nariz cortas
- Blefarofomosis
- Orejas con implantación baja
Factores:
Sistema nervioso
Conforme la concentración de alcohol comienza a aumentar en la sangre, se inicia
también un proceso de inhibición de las vías reguladoras subcorticales, lo que origina la
hiperexcitabilidad de las neuronas corticales y contribuye a los patrones de conducta
característicos de un individuo embriagado.


En concentraciones ligeramente más altas hay un deterioro de la función tanto mental como motora. Si el aumento continúa, la función cortical se deprime e induce somnolencia, pero en concentraciones aún más altas los efectos depresores se extienden al tallo cerebral y la médula espinal, lo que origina coma y potencialmente la muerte. Los efectos de dosis bajas de alcohol sobre los potenciales de acción en el cerebro suelen ser mínimos. Sin embargo, estudios realizados en alcohólicos que acudieron a un servicio de desintoxicación permitieron demostrar que mientras más alcohol se acumule en la sangre se comienzan a alterar los potenciales, empezando por los auditivos (Estruch ,2002). Asimismo, se ha podido observar una reducción de la actividad cerebral frente al consumo de una dosis de 0.5g de etanol/kg de peso. Esta alteración se produjo en áreas de todo el cerebro, sin embargo se ha determinado que la zona del córtex occipital es donde ocurre la mayor reducción de la actividad, mientras que aumenta en el córtex temporal izquierdo. Estos efectos son similares a los observados frente a dosis de fármacos tales como las benzodiacepinas, cumpliendo así una función de sedante (Estruch, 2002).





En concentraciones ligeramente más altas hay un deterioro de la función tanto mental como motora. Si el aumento continúa, la función cortical se deprime e induce somnolencia, pero en concentraciones aún más altas los efectos depresores se extienden al tallo cerebral y la médula espinal, lo que origina coma y potencialmente la muerte. Los efectos de dosis bajas de alcohol sobre los potenciales de acción en el cerebro suelen ser mínimos. Sin embargo, estudios realizados en alcohólicos que acudieron a un servicio de desintoxicación permitieron demostrar que mientras más alcohol se acumule en la sangre se comienzan a alterar los potenciales, empezando por los auditivos (Estruch ,2002). Asimismo, se ha podido observar una reducción de la actividad cerebral frente al consumo de una dosis de 0.5g de etanol/kg de peso. Esta alteración se produjo en áreas de todo el cerebro, sin embargo se ha determinado que la zona del córtex occipital es donde ocurre la mayor reducción de la actividad, mientras que aumenta en el córtex temporal izquierdo. Estos efectos son similares a los observados frente a dosis de fármacos tales como las benzodiacepinas, cumpliendo así una función de sedante (Estruch, 2002).

SINDROME DE ABSTINENCIA
El Síndrome de Abstinencia de alcohol afecta a las personas con consumo crónico de esta
sustancia, que lo disminuyen o suspendieron completamente. En estas personas, el
cerebro se ha acostumbrado a un nivel basal de alcohol que tiene un efecto depresor y,
cuando se reduce, el sistema nervioso central sufre una hiperexcitación, lo cual causa un
cuadro clínico característico: A: hiperactividad autonómica, temblor distal de las manos,
insomnio, náuseas o vómitos, alucinaciones visuales, táctiles o auditivas transitorias o
ilusiones, agitación psicomotora, ansiedad, crisis convulsivas. B: malestar clínicamente
significativo y deterioro de la actividad social laboral o de otras áreas importantes de la
vida.
Algunos pacientes alcohólicos no experimentan síntomas al suspender el consumo de
alcohol, mientras que otros tienen manifestaciones graves; se ha visto que la proporción
de los pacientes que desarrollan síntomas oscila entre 13 y 70%. La razón de la
variabilidad es que los pacientes tienen diferentes riesgos para los síntomas de
abstinencia. Estas diferencias resultan de factores como el patrón de uso de alcohol,
variaciones genéticas y mecanismos del sistema nervioso.

Los síntomas pueden aparecer tras horas de disminución o cese de ingesta de alcohol. Los
más comunes son: temblor, ansiedad de consumo, insomnio, sueños vívidos,
hipervigilancia, pérdida del apetito, náuseas, cefalea entre otros. Incluso sin tratamiento,
la mayoría de estas manifestaciones usualmente se resuelven en horas o días después de
su aparición. Las manifestaciones más graves incluyen alucinaciones, convulsiones y el
llamado delirium tremens, que se inicia de uno a cuatro días después de la última ingesta
de alcohol, tiene su pico máximo entre los días tres y cuatro, y afecta de 5 a 10% de los
pacientes hospitalizados por abstinencia alcohólica; se caracteriza por desorientación y
signos autonómicos resultantes de la activación de las neuronas responsables de la
respuesta corporal al estrés, como el temblor y la diaforesis. Estos signos incluyen
agitación grave, taquicardia, hipertensión y fiebre. En la mayoría de los casos, los signos y
síntomas asociados persisten de cinco a diez días y, en el 62% de los pacientes, se
resuelven en cinco días o menos. La mortalidad es de 5 a 15%, sea por complicaciones
metabólicas, cardiovasculares, trauma e infecciones (Oviedo & Arboleda, 2004).
Las alucinaciones se presentan uno a dos días después de disminuir o suspender el
consumo de alcohol. Durante este proceso, pueden ocurrir convulsiones en uno a dos
días desde el inicio de la abstinencia, incluso en ausencia de otros signos y síntomas. El
paciente usualmente experimenta sólo una convulsión generalizada que involucra
movimientos de las extremidades y pérdida de conciencia. Si ocurre otra convulsión
posterior, se da a las 6 u 8 horas por lo general.

Sistema cardiovascular
CARDIOMIOPATIA ALCOHOLICA
El consumo crónico y excesivo de alcohol (etanol) tiene un efecto deletéreo sobre el miocardio y da lugar a una miocardiopatía congestiva conocida como miocardiopatía alcohólica. Aunque el alcohol consumido a dosis bajas (20-40 g en los varones y 10-20 g en las mujeres) parece tener un efecto cardioprotector, consumido a dosis altas es, indudablemente, un tóxico para el miocardio. De este modo el consumo crónico de alcohol causa, inicialmente, una disfunción ventricular que puede ser sistólica y/o diastólica (miocardiopatía alcohólica subclínica) y puede inducir en un porcentaje más reducido de pacientes una miocardiopatía congestiva cuyas manifestaciones clínicas y funcionales son muy similares a la miocardiopatía dilatada idiopática (miocardiopatía alcohólica clínica).
A pesar de los numerosos estudios realizados, todavía no se conoce con exactitud la fisiopatología de las lesiones cardíacas inducidas por etanol. Los efectos específicos del alcohol sobre el corazón inicialmente se atribuyeron a cofactores asociados a su consumo. De este modo, la epidemia de miocardiopatía observada en Manchester (Inglaterra) en 1990 (más de 6.000 casos) se atribuyó a una contaminación de la cerveza con arsénico . La miocardiopatía alcohólica también se ha relacionado con episodios previos de miocarditis víricas, depósito de selenio, cobre y hierro, o déficit de zinc, magnesio y varias vitaminas. Así, durante muchos años se consideró que la miocardiopatía alcohólica era debida a un déficit de tiamina (vitamina B1) y se incluyó dentro de las manifestaciones del «beri-beri occidental» 4. No obstante, pronto se comprobó que los casos de miocardiopatía alcohólica cursaban con bajo gasto cardíaco, muchos pacientes no se hallaban desnutridos y ninguno respondía a un tratamiento con tiamina, por lo que se buscaron otras hipótesis alternativas. Actualmente se cree que la miocardiopatía alcohólica es debida a un efecto tóxico directo del etanol o alguno de sus metabolitos sobre el miocardio. Apoyarían esta hipótesis la estrecha correlación observada entre el consumo de alcohol y los principales parámetros de valoración de la miocardiopatía alcohólica como son la fracción de eyección y la masa ventricular izquierda 5, así como la mejoría observada en las manifestaciones clínicas y los parámetros hemodinámicos de los pacientes alcohólicos con miocardiopatía congestiva que se mantienen abstemios durante un período prolongado de tiempo.
El tratamiento de la miocardiopatía alcohólica es similar al de las otras causas de miocardiopatía congestiva. No obstante, el principal factor pronóstico es la capacidad de abstinencia alcohólica, junto al grado de disfunción cardíaca en el momento del diagnóstico. Algunos alcohólicos muestran una reversibilidad total, mientras que otros sólo presentan una reversibilidad parcial 1,15. En cambio, los pacientes que mantienen una ingesta enólica superior a 80 g al día muestran un deterioro progresivo de la función cardíaca hasta llegar a la muerte. La mortalidad en estos casos es del 50% a los 5 años.

El consumo crónico y excesivo de alcohol (etanol) tiene un efecto deletéreo sobre el miocardio y da lugar a una miocardiopatía congestiva conocida como miocardiopatía alcohólica. Aunque el alcohol consumido a dosis bajas (20-40 g en los varones y 10-20 g en las mujeres) parece tener un efecto cardioprotector, consumido a dosis altas es, indudablemente, un tóxico para el miocardio. De este modo el consumo crónico de alcohol causa, inicialmente, una disfunción ventricular que puede ser sistólica y/o diastólica (miocardiopatía alcohólica subclínica) y puede inducir en un porcentaje más reducido de pacientes una miocardiopatía congestiva cuyas manifestaciones clínicas y funcionales son muy similares a la miocardiopatía dilatada idiopática (miocardiopatía alcohólica clínica).
A pesar de los numerosos estudios realizados, todavía no se conoce con exactitud la fisiopatología de las lesiones cardíacas inducidas por etanol. Los efectos específicos del alcohol sobre el corazón inicialmente se atribuyeron a cofactores asociados a su consumo. De este modo, la epidemia de miocardiopatía observada en Manchester (Inglaterra) en 1990 (más de 6.000 casos) se atribuyó a una contaminación de la cerveza con arsénico . La miocardiopatía alcohólica también se ha relacionado con episodios previos de miocarditis víricas, depósito de selenio, cobre y hierro, o déficit de zinc, magnesio y varias vitaminas. Así, durante muchos años se consideró que la miocardiopatía alcohólica era debida a un déficit de tiamina (vitamina B1) y se incluyó dentro de las manifestaciones del «beri-beri occidental» 4. No obstante, pronto se comprobó que los casos de miocardiopatía alcohólica cursaban con bajo gasto cardíaco, muchos pacientes no se hallaban desnutridos y ninguno respondía a un tratamiento con tiamina, por lo que se buscaron otras hipótesis alternativas. Actualmente se cree que la miocardiopatía alcohólica es debida a un efecto tóxico directo del etanol o alguno de sus metabolitos sobre el miocardio. Apoyarían esta hipótesis la estrecha correlación observada entre el consumo de alcohol y los principales parámetros de valoración de la miocardiopatía alcohólica como son la fracción de eyección y la masa ventricular izquierda 5, así como la mejoría observada en las manifestaciones clínicas y los parámetros hemodinámicos de los pacientes alcohólicos con miocardiopatía congestiva que se mantienen abstemios durante un período prolongado de tiempo.
El tratamiento de la miocardiopatía alcohólica es similar al de las otras causas de miocardiopatía congestiva. No obstante, el principal factor pronóstico es la capacidad de abstinencia alcohólica, junto al grado de disfunción cardíaca en el momento del diagnóstico. Algunos alcohólicos muestran una reversibilidad total, mientras que otros sólo presentan una reversibilidad parcial 1,15. En cambio, los pacientes que mantienen una ingesta enólica superior a 80 g al día muestran un deterioro progresivo de la función cardíaca hasta llegar a la muerte. La mortalidad en estos casos es del 50% a los 5 años.

Suscribirse a:
Entradas (Atom)